Что такое грыжа шейного диска?
Грыжа шейного диска — это состояние, при котором дегенерированный шейный межпозвоночный хрящевой материал соскальзывает в позвоночный канал, вызывая компрессию нервного корешка и/или спинного мозга.
Анатомия шейного отдела позвоночника
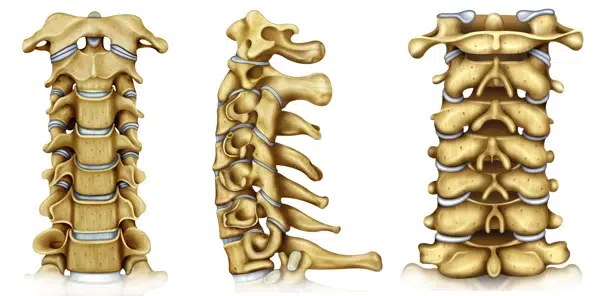
Голову и шею человека поддерживает шейный отдел позвоночника, состоящий из семи позвоночных костей и суставов между ними. Спинной мозг проходит через позвоночный канал в шейном отделе позвоночника. На уровне каждого позвонка из спинного мозга исходят пара нервов, которые проходят через межпозвонковые отверстия и выходят из позвоночника. Эти нервы передают сигналы в спинной мозг и обратно.
Каждая пара позвоночных костей соединена одним большим дисковым суставом и двумя маленькими фасеточными суставами. Дисковый сустав состоит из мягкого, эластичного внутреннего ядра, называемого nucleus pulposus, и жесткого внешнего кольца — annulus fibrosus. Ядро состоит из уникального гелеобразного вещества и служит упругой пружиной между соседними костями позвонка. Такая конструкция обеспечивает подвижность позвоночника и служит амортизационным буфером. Уникальной особенностью дискового сустава является отсутствие питающих его кровеносных сосудов. В отличие от других органов тела межпозвоночные суставы не имеют кровотока, а получают питательные вещества и кислород из соседних позвоночных костей. Поэтому условия выживания внутри диска довольно суровые. Здесь очень мало кислорода и питательных веществ. Только высокоспециализированные клетки типа хондроцитов могут выжить в этой среде. Еще одна отличительная особенность нуклеуса — обилие воды, особого типа коллагена и протеогликанов. Благодаря этим компонентам нуклеус обладает уникальными механическими свойствами.
Что такое дегенерация диска и как она приводит к грыже шейного диска?
Материал дисков постоянно обновляется. Как и любая механическая деталь, дисковый сустав изнашивается под воздействием механической нагрузки. Клетки внутри ядра удаляют отработанные продукты и заменяют утраченные части. Существует тонкий баланс между износом и заменой внутри диска. В какой-то момент жизни замена не успевает за износом. В результате пульпозное ядро теряет воду, сжимается и разрывается на части. Этот процесс называется дегенерацией диска. Это необратимый процесс, который не поддается лечению. Фрагментированные части диска прорывают фиброзную оболочку и проскальзывают в канал. Это состояние называется грыжей шейного диска. Попадая в канал, грыжа сдавливает спинной мозг и нервы. Когда ущемляется шейный нервный корешок, это состояние называется шейной спондилотической радикулопатией.
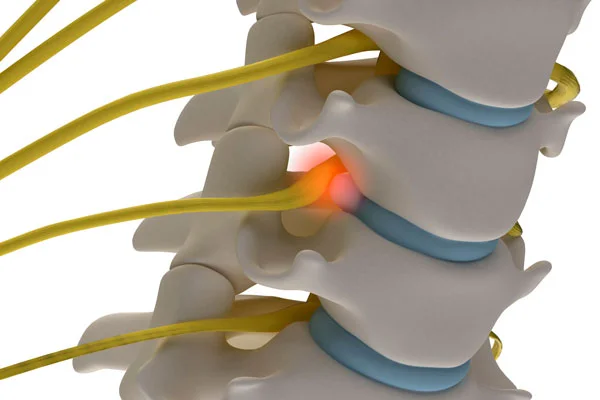
Сдавливание спинного мозга называется спондилотической миелопатией. Миелопатия — более тяжелое состояние, чем радикулопатия, и требует незамедлительного лечения.
Что такое шейный стеноз и как он развивается?
Дегенерация не всегда приводит к грыже шейного диска. На самом деле чаще всего поврежденное ядро медленно стирается без фрагментации и грыжи. В других случаях фрагментированные части остаются внутри дискового сустава без грыжи. Со временем сустав разрушается под весом тела. Такая постепенная потеря физиологической высоты диска приводит к развитию спинального стеноза по нескольким механизмам.
- Выпячивание. Как отмечалось выше, здоровое ядро действует как пружина и раздвигает тела позвонков. Это действие необходимо для поддержания нормальной высоты диска. При ослаблении ядра вследствие дегенерации высота диска постепенно уменьшается, что приводит к выпячиванию наружу фиброзного кольца и задней продольной связки. В результате позвоночный канал сужается.
- Гипертрофия связочного аппарата. При потере пульпозного ядра соседние позвонки становятся слегка нестабильными. Поэтому для восстановления стабильности приходится увеличивать другие поддерживающие структуры. Ligamentum flavum или жёлтая связка- одна из них, и ее гипертрофия является компенсаторным механизмом при дегенерации диска. К сожалению, гипертрофия жёлтой связки приводит к значительному сужению позвоночного канала.
- Потеря высоты межпозвоночного отверстия. Дегенерация приводит к разрушению дисков, что сближает позвонки. В результате высота и площадь поперечного сечения межпозвонковых отверстий резко уменьшается, что приводит к ущемлению нервных корешков.
- Гипертрофия и деформация унковертебрального сустава. Унковертебральные суставы (УВС) — это парные суставы, образованные между крючковидными отростками нижних позвонков и соответствующими суставными поверхностями верхних позвонков. Унковертебральные суставы фланкируют дисковый сустав, т.е. дисковый сустав расположен между левым и правым УВС. С уменьшением высоты диска увеличивается механическая нагрузка на УВС, что в свою очередь приводит к гипертрофии, образованию остеофитов и деформации. Корешки шейных спинномозговых нервов проходят в межпозвоночных отверстиях заднее и латеральнее УВС и могут сдавливаться из-за гипертрофии. Крайняя гипертрофия может вызвать синдром лучного охотника из-за ротационной компрессии позвоночной артерии, проходящей латеральнее крючковидного отростка. В редких случаях у пациентов может даже развиться инсульт из-за недостаточного кровоснабжения мозга.
- Образование остеофитов. В норме механическая нагрузка от веса тела равномерно распределяется по дисковому пространству благодаря вязко-эластичной структуре здорового ядра. Дегенерация приводит к неравномерному распределению нагрузки и провоцирует чрезмерный рост костей. Такие дополнительные костные выступы могут сужать спинномозговой канал или межпозвоночные отверстия, способствуя развитию поясничного стеноза.
- Дегенеративный спондилолистез и ретролистез. В некоторых случаях дегенерация дисков приводит к нарушению правильной линии позвонков. Если поддерживающие связки и фасеточные суставы не могут компенсировать потерю жесткости, позвоночные кости могут потерять свое нормальное положение. Дегенеративная нестабильность может привести к смещению костей позвонков вперед (спондилолистез или антеролистез), назад (ретролистез). Такие перекосы способствуют развитию стеноза и могут привести к сдавливанию или растяжению нервных корешков.
- Кифоз. В норме шейный отдел позвоночника имеет изгиб вперед, который называется лордозом. Позвоночник обычно имеет чередующиеся изгибы вперед и назад, что при взгляде сбоку придает ему характерную двойную S-образную форму. Сильная дегенерация дисков, особенно на нескольких уровнях, может повлиять на форму позвоночника. Она может проявляться в виде потери лордоза или, что еще хуже, кифоза. В крайнем случае шея может сильно деформироваться и образовать деформацию в виде лебединой шеи.
Каковы симптомы грыжи шейного диска?

Боль в шее
Боль в шее — самый распространенный симптом грыжи шейного диска. Боль носит механический характер, то есть провоцируется или усиливается при движениях шеи. Еще одна распространенная особенность — непереносимость холода. Большинство пациентов чувствуют себя хуже зимой и немного лучше летом.
Радикулопатия
Радикулопатия связана с компрессией нервного корешка и проявляется невропатической болью, онемением (гипестезией) и слабостью (парезом). Каждый нервный корешок иннервирует определенный участок кожи на руке, а также определённые мышцы. Поэтому каждая радикулопатия имеет уникальную клиническую «подпись». Распознать этот паттерн и найти корень повреждения — обязанность клинициста. Обычно корешковая боль и онемение находятся на одном и том же участке кожи, поэтому онемение может не ощущаться. Однако пациенты обычно хорошо осознают слабость (парез). В запущенных случаях может развиться мышечное истощение (атрофия).
Миелопатия
Шейная спондилотическая миелопатия — это состояние, когда дегенерация дисков приводит к механическому сдавливанию спинного мозга. Она может быть острой или хронической. Типичными симптомами миелопатии являются онемение, слабость, атаксия (потеря равновесия), повышение рефлексов и недержание мочи. Эти симптомы обычно двусторонние (проявляются с обеих сторон). Острая миелопатия обычно наблюдается при грыже диска, а хроническая характерна для стеноза шейного канала. Из-за медленного прогрессирования заболевания пациенты могут не связывать свои симптомы с дегенерацией диска, особенно если боль не очень сильная. В некоторых случаях при прогрессирующей атрофии спинного мозга пациенты теряют болевую чувствительность, что еще больше задерживает постановку диагноза. Очень часто они рассматривают симптомы как часть нормального старения и обращаются к врачу, когда симптомы становятся довольно серьезными. Атрофия мышц рук характерна для хронической миелопатии.
Иногда признаки хронической миелопатии не очень заметны, и пациенты о них не подозревают. В таких случаях относительно незначительная травма может иметь катастрофические последствия. Стеноз шейного отдела значительно снижает способность спинного мозга перемещаться внутри канала, и даже небольшой удар может привести к значительной травме. В результате простой травмы у пациентов могут развиться очень тяжелые неврологические симптомы.
Разное
В редких случаях костные шпоры могут вызывать динамическую ротационную компрессию позвоночных артерий, снабжающих головной мозг, — синдром лучного охотника. Эти пациенты страдают от недостаточного притока крови к мозгу, и типичными симптомами являются головокружение, вертиго и даже инсульт. Костные шпоры могут развиваться в передней части позвоночника, сдавливая пищевод, и пациенты могут испытывать затруднения при глотании (дисфагию).
Как ставится диагноз грыжи шейного диска?
Диагноз грыжи шейного диска ставится на основании тщательного клинического осмотра и рентгенологического обследования. Оба они очень важны и дополняют друг друга. Любое несоответствие между клиническими и рентгенологическими данными должно насторожить врача и побудить его к проведению дополнительного исследования. Невыполнение этого требования неизбежно приводит к диагностическим ошибкам и фиаско в лечении.
Клиническое обследование
Чтобы заподозрить диагноз, достаточно правильно собрать анамнез и провести клиническое обследование. Неврологическое обследование с полной оценкой двигательных и сенсорных функций абсолютно необходимо, поскольку пациенты могут не осознавать своих нарушений.
История болезни
История дает ценные подсказки с самого начала коммуникации. Одним из наиболее постоянных признаков дегенеративных заболеваний шейного отдела является механическая боль в шее.
Наличие боли в руке обычно является признаком поражения нервных корешков и/или спинного мозга. Неврологический дефицит, особенно тяжелый, указывает на компрессию уязвимой нервной ткани (корешков или спинного мозга) и должен насторожить врача.
Клиническое обследование
Клиническое обследование пациентов с известными или подозреваемыми дегенеративными заболеваниями шейного отдела позвоночника должно включать неврологический осмотр и несколько специфических тестов. Неврологическое обследование направлено на поиск сенсорных и моторных нарушений. Как уже говорилось выше, каждый корешок спинномозгового нерва иннервирует определенный участок кожи и мышцы руки. Поэтому тщательное неврологическое обследование может выявить, какой нервный корешок повреждён. Конечно, наличие и степень неврологического дефицита являются ключевыми факторами при составлении плана лечения. Пациенты с минимальным или отсутствующим неврологическим дефицитом могут проходить консервативное лечение, в то время как значительный или быстро прогрессирующий неврологический дефицит требует оперативного хирургического вмешательства. Атрофия, повышение коленных рефлексов и атаксия почти всегда связаны с миелопатией.
Одним из наиболее часто используемых тестов для определения грыжи шейного диска является тест Спурлинга. Во время этого теста к голове пациента в наклонном положении прикладывается механическая сила. Если возникает боль, тест положительный. Противоположный тест — тест на растяжение. Во время этого теста голова пациента слегка растягивается кверху. Если боль уменьшается или исчезает, тест положительный. Тесты на растяжение верхней конечности также используются в клинической практике для диагностики заболеваний шейных дисков.
Рентгенологическое обследование
Рентгенологическое исследование — это очень важный аспект оценки состояния пациента с грыжей диска. Современные рентгенологические инструменты позволяют точно диагностировать дегенеративные заболевания шейного отдела. Они незаменимы для составления плана лечения. Существует несколько рентгенологических методов, используемых для диагностики дегенеративных заболеваний позвоночника. У каждого из них есть свои преимущества.
МРТ
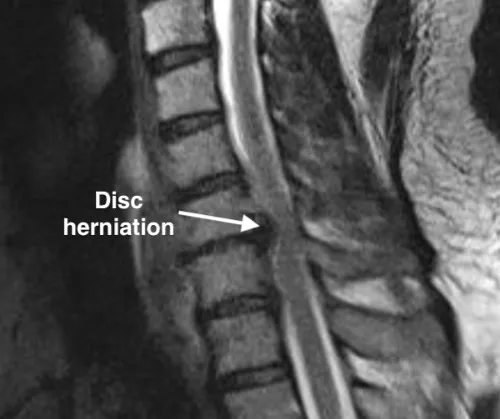
МРТ шейного отдела позвоночника является диагностическим тестом выбора. Он обеспечивает наилучшее разрешение позвоночника во всех трех плоскостях. Ряд последовательностей МРТ помогает визуализировать патологию с различных точек зрения.
Одно из ярких преимуществ МРТ — возможность визуализировать непосредственно дисковый сустав. Дегенерированные диски выглядят черными на T2-изображениях, в отличие от белых здоровых дисков. МРТ показывает грыжу, спинальный стеноз, гипертрофию связочного аппарата. Также он помогает дифференцировать другие патологии, такие как перелом, воспаление, опухоль и т.д.
Рентген
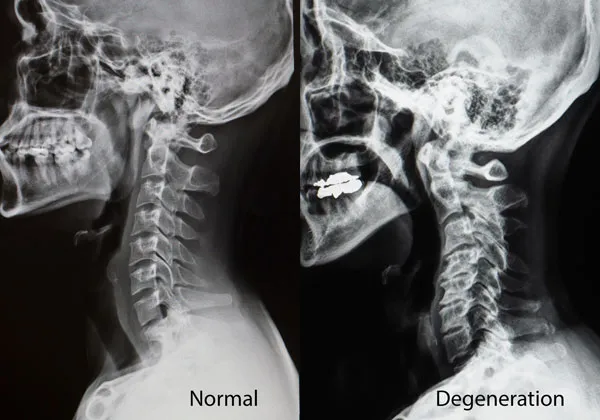
Рентгеновские снимки дают хорошую информацию о костях, в частности, о выравнивании шейного отдела позвоночника, наличии деформаций, костных шпор, сужении межпозвоночных промежутков, проскальзывании позвонков и т.д. С его помощью однако невозможно визуализировать мягкие ткани, например, сам дисковый сустав или грыжу диска. Одно из преимуществ рентгеновского снимка заключается в том, что его можно делать стоя и в различных условиях, например, сгибаясь или разгибаясь. Такая динамическая оценка может быть полезна в некоторых отдельных случаях.
Компьютерная томография (КТ)
В КТ также используются рентгеновские лучи, но с гораздо более высоким разрешением. Как и рентген, он подходит для визуализации костей. Переломы, смещения, эрозии костей и остеофиты гораздо лучше видны на компьютерной томографии. Также возможно воссоздание 3D-изображений для лучшей визуализации.
ЭМГ и исследования нервной проводимости
ЭМГмогут быть проведены в некоторых случаях для подтверждения радикулопатии или миелопатии, если диагноз вызывает сомнения. Однако их практическая польза ограничена. Эти исследования помогают отличить радикулопатию от синдромов сдавления периферических нервов.
