ما هي متلازمة الظهر الفاشلة؟
متلازمة الظهر الفاشلة هي حالة عندما لا توفر عملية جراحة الظهر الفائدة المتوقعة للمريض. هناك العديد من سيناريوهات متلازمة الظهر الفاشلة
- ولم تقدم الجراحة راحة على الإطلاق، واستمرت أعراض المريض كما كانت قبل اجراء العملية الجراحية
- وكانت هناك فترة تحسن أولية (“فترة شهر العسل”)، وبعدها عادت الأعراض
- تفاقمت الأعراض بعد الجراحة
ما هي الأسباب التي تؤدي إلى الإصابة بمتلازمة الظهر الفاشلة؟
هناك العديد من الأسباب المختلفة التي تسبب متلازمة الظهر الفاشلة.
التشخيص الخاطئ
قد لا تكون حالة المريض بسبب مرض التنكس القطني. على سبيل المثال، متلازمة الكمثري هي اعتلال عصبي ضاغط للعصب الوركي على مستوى الأرداف. أعراض هذه المتلازمة هي الألم، والخدر، والضعف – تشبه إلى حد كبير فتق القرص القطني.
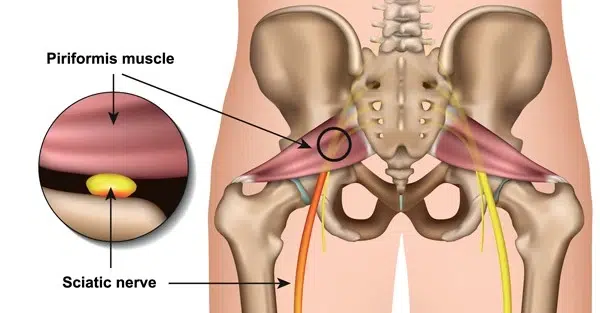
لذلك، قد يؤدي التشخيص الخاطئ إلى إجراء عملية جراحية غير ضرورية في أسفل الظهر، ومن الواضح أنه لن يؤدي إلى تحسين حالة المريض. هناك حالة شائعة أخرى يتم تشخيصها بشكل خاطئ على أنها مرض تنكس قطني، وهي التهاب العجز اللفائفي. ترجع هذه الحالة إما إلى التهاب تنكسي أو التهاب مناعي ذاتي في المفصل بين العجز واللفائفي. إنه يسبب ألمًا في أسفل الظهر وغالبًا ما يتم تشخيصه بشكل ناقص أو يتم تشخيصه بشكل خاطئ على أنه مرض تنكس قطني.
إذا لم تتغير أعراض المريض على الإطلاق بعد الجراحة، فهناك مؤشر قوي على عدم تحديد السبب الحقيقي.
فشل العملية الجراحية للظهر بعد الجراحة فتق القرص القطني
في حالات فتق القرص القطني، قد تتكرر الأعراض في وقت ما بعد الجراحة. استئصال القرص القطني فعال جدًا في علاج اعتلال الجذور. يتضمن هذا الإجراء إزالة الجزء المنفتق وفك الضغط عن جذر العصب. يقوم الجراح بعد ذلك بإزالة جزء من النواة اللبية المتدهورة. ومع ذلك، فإن بعضًا من مادة النواة المتدهورة تبقى في مكانها. ولذلك، فإن المادة المتبقية من النواة اللبية قد تنفتق مرة أخرى من خلال نافذة الحلقة الموجودة وتسبب الأعراض. ما يقرب من 8٪ من حالات فتق القرص تتكرر بعد الجراحة الأولية.
السيناريو الشائع الآخر هو استمرار آلام أسفل الظهر بعد جراحة استئصال القرص القطني المنزلق. ترجع هذه المتلازمة إلى الألم المستمر الناشئ عن القرص المنزلق المسؤول عن الانفتاق. تقضي الجراحة بشكل فعال على ضغط جذر العصب، ولكنها لا تستطيع علاج تنكس القرص بحد ذاته. وبالتالي، لا يمكن لجراحة القرص القطني أن توفر الراحة لآلام أسفل الظهر الناتجة عن القرص التالف نفسه. يجب أن يكون المرضى على دراية جيدة بهذه الحقيقة المهمة. الفشل في تثقيف المرضى بشكل صحيح قبل الجراحة قد يؤدي إلى عدم رضا المريض.
فشل عملية استظصال الجزء المنزلق
تاريخيًا، كانت متلازمة الظهر الفاشلة تسمى في البداية متلازمة ما بعد استئصال الصفيحة الفقرية. ولذلك فإن هذين الشرطين يكونان في بعض الأحيان مترادفين. ومع ذلك، تعتبر متلازمة ما بعد استئصال الصفيحة الفقرية الآن واحدة من الأشكال العديدة لفشل عملية الظهر.
تُستخدم عملية استئصال الجزء المنزلق أيضًا للوصول جراحيًا إلى الحبل الشوكي لعلاج الأورام وتكهف النخاع والتشوهات الوعائية والخلقية. تُستخدم عملية استئصال الجزء المنزلق أيضًا للوصول جراحيًا إلى الحبل الشوكي لعلاج الأورام وتكهف النخاع والتشوهات الوعائية والخلقية. يمكن إجراؤها على أي مستوى من العمود الفقري، لكن الأجزاء العنقية والقطنية هي المواقع الأكثر شيوعًا. عادة، يتم إجراؤه لعلاج تضيق العمود الفقري. يقوم الجراح بإزالة الصفيحة (الأجزاء الخلفية من عظام العمود الفقري) لتوسيع القناة الشوكية. تتم أيضًا إزالة الأربطة التي تربط الصفيحة معًا. تمنع هذه الأربطة الانحناء المفرط للأمام. تعتبر عملية استئصال الصفيحة الفقرية فعالة جدًا في تخفيف الضغط عن النخاع الشوكي والأعصاب، إلا أنها تعاني من العديد من العوائق.
يفقد العمود الفقري دعم الظهر بعد استئصال الجزء المنزلق . ولذلك، فإن الحداب (انحناء العمود الفقري للأمام) هو حالة شائعة جدًا بعد استئصال الصفيحة الفقرية. كلما زاد عدد الصفيحة التي تمت إزالتها، زاد احتمال حدوث الحداب. يؤدي هذا النوع من التشوه إلى نقل حمل العمود الفقري إلى الأمام ويسبب توازنًا سهميًا إيجابيًا. مع مرور الوقت، قد يتطور أكثر ويسبب تشوهًا كبيرًا.
انحطاط القرص الفقري – السبب الكامن وراء التضيق، لا يتأثر باستئصال الصفيحة الفقرية. يستمر التضيق في تضييق الثقبة بين الفقرات – حيث يخرج العصب من العمود الفقري. وتسمى هذه الحالة تضيق الثقبي.
فشل الاندماج القطني
أحد الأسباب الشائعة جدًا لمتلازمة الظهر الفاشلة بعد جراحة دمج العمود الفقري هو عدم وجود دمج العظام. هناك الكثير من المفاهيم الخاطئة حول تطعيم العظم (الانصهار)، وهذا المقال يهدف إلى توضيح هذا الموضوع بالتفصيل. من الشائع جدًا الخلط بين مصطلحات الانصهار الفقري القطني المصطلحات العامة المستخدمة .
المعدات الطبية ، أو وضع الأجهزة بشكل أكثر شيوعًا – هي إجراء يقوم به الجراح. يقوم الجراح بوضع أقفاص أو براغي أو تطعيم عظمي أو وسائل أخرى من أجل تثبيت جزء من العمود الفقري. الهدف من هذا الإجراء هو تحقيق الاندماج او الانصهار الفقري في وقت ما بعد الجراحة.
الاندماج هو عملية بيولوجية يتم من خلالها دمج عظمتين متجاورتين معًا وتصبح عظمة واحدة صلبة. يعد شفاء العظام بعد الكسر مثالاً على الاندماج. يجب أن يتم الاندماج بعد الجراحة. الفترة الزمنية المعتادة للدمج بعد استخدام الأجهزة القطنية هي حوالي 6-12 شهرًا. إذا فشل الاندماج في التطور بشكل صحيح، فإن الحالة تسمى “الاندماج الفاشل”، أو “عدم الانصهار”، أو “الاندماج الزائف”، أو “الانصهار الكاذب”.
عدم التطعيم او الاندماج له عرضان محتملان – فشل مواد التثبيت أو ارتخاء العظام. هشاشة العظم العمود الفقري عبارة عن هيكل متحرك ويتحرك أثناء الأنشطة اليومية. إذا فشل الانصهار في التطور على مستوى الأجهزة، فسيظل هذا الجزء متحركًا قليلاً. حركة هذا الجزء مقيدة بالأجهزة. في هذه الحالة، يحاول العمود الفقري الحركة فعليًا ضد الأجهزة الصلبة (الدعامات) . هناك نتيجتان محتملتان لهذا الصراع: اما فشل الأجهزة واما فشل العظام.
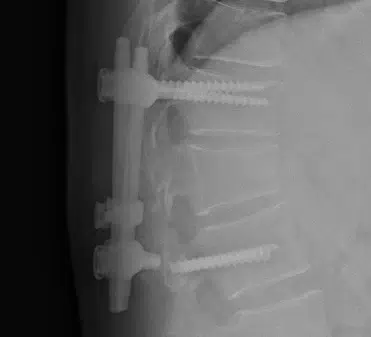
فشل في الأجهزة
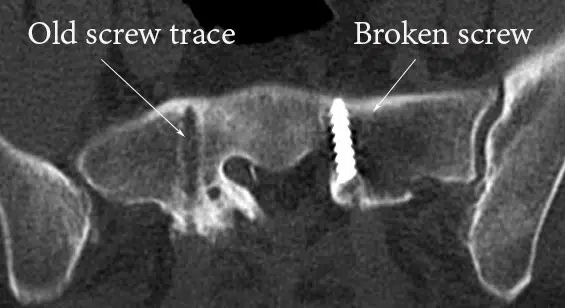
يتمتع أي معدن بعمر إجهاد، مما يعني أن هناك عدة مرات يمكن فيها ثنيه. مع الضغط المستمر من العمود الفقري المتحرك، يحدث عطل معدني ويؤدي إلى كسر الجاز المعدني. الصورة أدناه تعود لمريض تم وضع الأجهزة القطنية عليه. لم يحدث انصاهار ، وانكسرت أحدى المسامير داخل العظم. قام الجراح بإزالة معظم الأجهزة لكنه لم يتمكن من استعادة الجزء المكسور.
فشل العظام
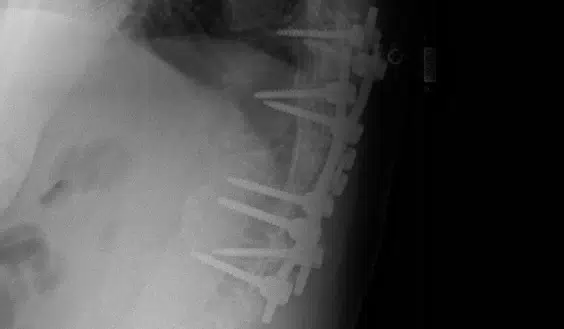
في هذا السيناريو، تؤدي الحركة المستمرة من الجسم إلى تآكل العظام حول المسامير. عادة، يتم تقدير هذه الحالة بشكل أفضل من خلال التصوير المقطعي المحوسب. يُنشئ العظم السائب حول مسامير العظام صورة “هالة” نموذجية على الفحص وهو خاص جدًا بهذه الحالة. مع فقدان العظام حول المسامير، تصبح الأجهزة بأكملها مفكوكة وقد تنسحب من العظام.
انحطاط المستوى المجاور
يتم مواجهة هذه الحالة بشكل متكرر بعد إجراء الدمج. نظرًا لأن الدمج يجمد جزءًا من العمود الفقري، فإن مفاصل القرص الموجودة على مقربة مباشرة يجب أن تعوض الحركة الكلية المقيدة. ونتيجة لذلك، تصبح الفقرات المجاورة أكثر تحميلًا وتتدهور بشكل أسرع. في هذا السيناريو، يتحسن المريض بعد جراحة الدمج وقد يختفي الألم تمامًا. ولكن بعد عدة سنوات، قد يتسبب التنكس المجاور في تكرار الأعراض.
لمنع تنكس المستوى المجاور، يستخدم الجراحون عادة تقنيات غير الاندماج. للحفاظ على الحركة أمر ضروري للحفاظ على فسيولوجيا العمود الفقري. إن استخدام المفصل الاصطناعي للقرص بدلاً من الدمج يقلل بشكل كبير من احتمالية ضرر المستوى المجاور والجراحة المتكررة.
ما هي أعراض متلازمة الظهر الفاشلة؟
العرض الرئيسي لمتلازمة الظهر الفاشلة هو آلام الظهر. إذا كان هناك اعتلال جذري مستمر، فقد يصاحب ألم الساق آلام الظهر أيضًا. ويتفاقم الألم بسبب النشاط البدني. في بعض الأحيان، قد “يشعر” المرضى بالأجهزة في ظهورهم.
عادة ما يكون الألم مزمنًا ويؤثر بشكل كبير على نوعية حياة الشخص. قد يتطور و يسبب الاكتئاب والمشاكل النفسية الأخرى في الحالات الشديدة. في بعض الحالات، مع استمرار ضغط العصب، ينتشر الألم إلى أسفل الساق. ومن الأعراض المتكررة أيضًا الخدر والوخز والضعف في الساقين. في بعض الأحيان، قد يحتاج المرضى إلى المساعدة في الأنشطة اليومية.
تشخيص متلازمة الظهر الفاشلة
إن تشخيص متلازمة الظهر الفاشلة يشبه تجميع اللغز. يجب وضع كل قطعة بشكل صحيح للحصول على صورة صحيحة.
يعد الفحص السريري خطوة أساسية في تشخيص فشل الظهر. سواء استفاد المريض من الجراحة الأولية أم لا، هل كان لديه فترة “شهر العسل”، أو تفاقمت الأعراض بعد الجراحة، فمن المهم جدًا الاشتباه في المشاكل المستمرة.
يساعد الفحص الإشعاعي، بما في ذلك الأشعة السينية والأشعة المقطعية والتصوير بالرنين المغناطيسي، في تحديد المشكلة. قد يعاني المرضى من مشاكل في التوازن التاجي والسهمي في العمود الفقري، وانحطاط المستوى المجاور، وكسر الأجهزة، وعدم الالتحام، وتكرار الفتق. عادة ما يتم تحديد هذه الحالات بشكل جيد في دراسات التصوير.
في بعض الحالات، يمكن أن يساعد تخطيط كهربية العضل (EMG) ودراسات التوصيل العصبي في التشخيص التفريقي. هذه الدراسات مفيدة بشكل خاص في تحديد اعتلال الجذور وتمييزه عن انحباس العصب المحيطي.
كيف يتم علاج متلازمة الظهر الفاشلة؟
التشخيص الصحيح للمشكلة الأساسية هو مفتاح النجاح. في كثير من الحالات، مطلوب متخصصين ذوي خبرة عالية لمعرفة السبب وتصحيحه.
يتم إجراء جراحة المراجعة بشكل متكرر لمتلازمة الظهر الفاشلة. يعتمد نوع ومدى الجراحة على المشكلة الأساسية.
السيناريوهان الأكثر شيوعًا هما فتق القرص المتكرر والدمج الفاشل. في كلتا الحالتين، يتكون العلاج عادةً من الدمج.
تعد الأجهزة ذات التطعيم الوفير عالي الجودة خطوة أساسية للحصول على اندماج قوي. ومع ذلك، فإن جراحة المراجعة أكثر تحديًا من الناحية الفنية من الجراحة الأولية. الأنسجة الندبية المتكونة حول العمود الفقري والأعصاب تعيق بشكل كبير التلاعب الجراحي. ولذلك، فإن معدل المضاعفات أعلى في جراحة المراجعة. لذلك، يجب إجراء هذا النوع من الجراحة على يد جراحي الأعصاب ذوي الخبرة العالية.
